К публикациям
05.12.2023
УДК: 616-073.756.8
Конусно-лучевая компьютерная томография в диагностике остеомиелита конечностей у детей и подростков (обзор литературы с клиническими наблюдениями)
Наталия Александровна Шолохова, Даниил Константинович Жарков*
ФГБОУ ВО «Московский государственный медико-стоматологический университет им А. И. Евдокимова» Минздрава России
ГБУЗ «Детская городская клиническая больница святого Владимира Департамента здравоохранения города Москвы»
Реферат
В статье представлен обзор литературы и сравнительный анализ методов лучевой диагностики остеомиелита у детей. Продолжается активное совершенствование аппаратов и методов исследований для более эффективной диагностики заболеваний. Конусно-лучевая компьютерная томография (КЛКТ) способна предоставить специалистам необходимую диагностическую информацию, а ее использование позволит снизить лучевую нагрузку, получаемую пациентами при исследовании. В настоящей публикации продемонстрированы 2 клинических случая, где диагностическим методом была выбрана КЛКТ. Приведенные наблюдения показывают возможности КЛКТ в диагностике остеомиелита и динамическом наблюдении у детей и подростков.
Ключевые слова: конусно-лучевая компьютерная томография, остеомиелит, дети.
Финансирование исследования и конфликт интересов
Исследование не финансировалось каким-либо источниками. Авторы заявляют, что данная работа, ее тема, предмет и содержание не затрагивают конкурирующих интересов. Мнения, изложенные в статье, принадлежат авторам рукописи. Авторы подтверждают соответствие своего авторства международным критериям ICMJE (все авторы внесли существенный вклад в разработку концепции, подготовку статьи, прочли и одобрили финальную версию перед публикацией).
Cone Beam Computed Tomography in the Diagnosis of Limb Osteomyelitis in Children and Adolescents (Literature Review with Clinical Observations)
Nataliya A. Sholokhova, Daniil K. Zharkov*
Moscow State University of Medicine and Dentistry named after A. I. Evdokimov, Department of Radiology, Ministry of Healthcare of Russia
Children’s State Hospital of St. Vladimir, Moscow Healthcare Department
Abstract
The article presents a review of the literature and a comparative analysis of the methods of radiation diagnostics of osteomyelitis in children. Active improvement of devices and research methods for more effective diagnosis of diseases continues. Cone beam computed tomography (CBCT) can provide specialists with the necessary diagnostic information, and its use will reduce the radiation exposure received by patients during the study. This publication demonstrates 2 clinical cases where CBCT was chosen as the diagnostic method. These observations will demonstrate the possibilities of CBCT in the diagnosis of osteomyelitis and dynamic monitoring in children and adolescents.
Keywords: Cone-Beam Computed Tomography, Osteomyelitis, Children.
Research funding and conflict of interest
The study was not funded by any sources. The authors state that this work, its topic, subject and content do not affect competing interests. The opinions expressed in the article belong to the authors of the manuscript. The authors confirm the compliance of their authorship with the international ICMJE criteria (all authors have made a significant contribution to the development of the concept, the preparation of the article, read and approved the final version before publication).
* Жарков Даниил Константинович, аспирант кафедры лучевой диагностики ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава Российской Федерации; 127206, Москва, ул. Вучетича, д. 9а; e-mail: KLD@msmsu.ru; врач отделения лучевой диагностики ГБУЗ «Детская городская клиническая больница святого Владимира Департамента здравоохранения города Москвы»; 107014, Москва, ул. Рубцовско-Дворцовая, д. 1/3, e-mail: dgkbsv@zdrav.mos.ru.
Адрес: 107014, г. Москва, ул. Рубцовско-Дворцовая, д. 1/3.
Тел.: +7 (909) 952-86-26. Электронная почта: gaspardan@mail.ru
ORCID.org/0000-0001-6675-775X
Zharkov Daniil Konstantinovich, post-graduate student of Department of Radiology, Moscow State University of Medicine and Dentistry named after A. I. Evdokimov, Department of Radiology, Ministry of Healthcare of Russia; doctor of Department of the Radiation Diagnostics Moscow Clinical Municipal Children Hospital St. Vladimir, Moscow Healthcare Department.
Address: 1/3, ul. Rubtsovsko-Dvortsovaya, Moscow, 107014. Russia.
Phone number: +7 (909) 952-86-26. E-mail: gaspardan@mail.ru
ORCID.org/0000-0001-6675-775X
Актуальность
Остеомиелит – воспалительный процесс, поражающий все структурные элементы кости, преимущественно костную ткань и надкостницу. Заболевание составляет 3–10 % от числа всех гнойно-хирургических заболеваний, чаще всего (порядка 60 %) поражая кости нижних конечностей [2]. Растет также и число выявляемых случаев остеомиелита, встречаясь у 2 из 10 000 детей [11]. Процент осложнений с развитием ортопедической патологии (деформации и укорочения конечностей, вывихи, анкилозы и контрактуры суставов) достигает 71 % [8].
Суммация теней при стандартной рентгенографии затрудняет визуализацию воспалительных изменений костно-суставной системы, особенно при исследовании сложных анатомических структур, таких как кисть и стопа. Мультисрезовая компьютерная томография (МСКТ) решает эту проблему, получаются объемные (3D) изображения. Однако МСКТ имеет существенный недостаток в виде высокой лучевой нагрузкой на пациента [5].
Выбор оптимального метода обследования, позволяющего получать достаточный объем диагностической информации при незначительном повышении лучевой нагрузки на пациента, остается актуальной задачей лучевой диагностики и педиатрии.
Конусно-лучевая компьютерная томография (КЛКТ) нашла широкое применение в таких специальностях, как стоматология, челюстно-лицевая хирургия и оториноларингология [4]. Благодаря техническому совершенствованию аппаратуры появилась возможность применять КЛКТ в диагностике заболеваний опорно-двигательного аппарата [14]. В ходе исследования пациенты получают низкую лучевую нагрузку, а за счет высокого пространственного разрешения получаемых изображений качество диагностического процесса остается высоким [14, 18].
Цель: продемонстрировать возможности конусно-лучевой компьютерной томографии в диагностике остеомиелита конечностей у детей и подростков.
Классификация
Остеомиелит принято систематизировать по: этиологическому фактору (специфический и неспецифический), пути проникновения (гематогенный, экзогенный), стадии процесса (острый, подострый, хронический), клиническому течению (острый, хронический, вторично-хронический) и характеру деструктивного процесса (текущий, рецидивирующий и период клинического излечения) [3, 11].
Особенности строения скелета в детском возрасте
С момента рождения у детей в строении скелета преобладает хрящевая ткань. В процессе роста и развития ребенка происходит оссификация скелета. Особенность кровоснабжения костной структуры – отсутствие сообщения сосудов метафиза с сосудами эпифизарного хряща [6]. Вследствие чего инфекционный агент, попадая в данную область, создает очаги «дремлющей» инфекции, которые активизируются после травмы или во время резкого иммунного ослабления организма [17].
Методы визуализации
Рентгенография считается первичным и рутинным методом диагностики заболеваний костно-суставной системы, как у взрослых, так и у детей, за счет ее общедоступности и быстроты выполнения [7, 19]. По результатам опубликованных работ чувствительность метода составляет 64,4–75 %, специфичность 50–78 %, точность 50–60 % [7, 8, 15]. В ходе рентгенографического исследования определяются следующие изменения: увеличение плотности мягких тканей, нечеткость контура костной структуры, деструкция, изменения со стороны надкостницы [8, 11, 12].
За счет особенностей минерального состава костей у детей ультразвуковое исследование (УЗИ) приобрело высокую диагностическую ценность, в частности у детей первых месяцев жизни. По данным разных авторов, чувствительность метода равна 65,3–92,5 %, специфичность 84,6–87,5 %, точность 75–91,04 % [8, 10]. УЗИ дает возможность оценить увеличение толщины мягкотканных структур, наличие жидкости вокруг и внутри сустава, изменения эпифизарного хряща и эхогенности зоны метафиза, гиперэхогенность надкостницы и ее утолщение, а также нарушение границ наружного контура [10, 11, 13].
Среди преимуществ магнитно-резонансной томографии (МРТ) следует отметить отсутствие лучевой нагрузки, высокоточную оценку мягкотканных структур. По результатам опубликованных работ чувствительность составляет 81–100 %, специфичность 67–99 %, точность 91,8 % [1, 8, 11, 15, 20]. На МР-томограммах можно определить отек костного мозга, оценить зону распространения патологического процесса, внутрикостные и субпериостальные абсцессы, воспалительные изменения окружающих мягких тканей [12]. Отек костного мозга прослеживается уже через 1–2 дня от начала заболевания, что позволяет задуматься о наличии воспалительного процесса в кости уже с ранних сроков [21].
МСКТ также нашла широкое применение в диагностике остеомиелита. По завершении реконструкции изображения получается объемное изображение. Однако данный метод сопряжен с высокой дозой лучевой нагрузки на пациента [9]. По результатам опубликованных работ чувствительность составляет 67–100 %, специфичность 50–89,2 %, точность 96 % [6, 7, 8, 11, 15]. Данные МСКТ позволяют определить деструкцию костной ткани, сформированные свищевые ходы и секвестры, реакцию надкостницы, а также дать примерную оценку окружающих мягких тканей [21]. Помимо помощи в диагностике, она также может быть полезна при планировании хирургических процедур и проведении малоинвазивных вмешательств [13].
КЛКТ – методика послойной диагностики, основанной на компьютерной реконструкции изображения, получаемого при круговом сканировании объекта конусовидным пучком рентгеновского излучения [5]. У КЛКТ сканеры используют коллимированный рентгеновский луч в виде узкого конуса в отличие от веерообразного пучка при МСКТ. КЛКТ имеет импульсный характер излучения, в то время как у МСКТ – непрерывный. Полученные проекции данных обрабатываются, и в ходе реконструкции изображения могут быть объединены в одном объекте для визуализации [16, 18].
Клиническое наблюдение 1
Пациент А., 9 лет, поступил с жалобами на отек и боль в нижней трети правой голени. Около 1,5 лет назад у ребенка диагностировали перелом большеберцовой кости с последующим выполнением металлоостеосинтеза спицами, которые были удалены через 5 месяцев. На следующий день после удаления спиц было отмечено появление воспаления в области ран с гноетечением. Был поставлен диагноз: хронический посттравматический остеомиелит правой большеберцовой кости, секвестрально-свищевая форма. На фоне консервативной терапии антибактериальными препаратами воспалительный процесс в нижней трети правой голени усилился.
В стационаре была выполнена стандартная рентгенография правого голеностопного сустава в 2 проекциях, где прослеживался очаг деструкции костной ткани большеберцовой кости и определялись признаки свищевого хода (рис. 1).
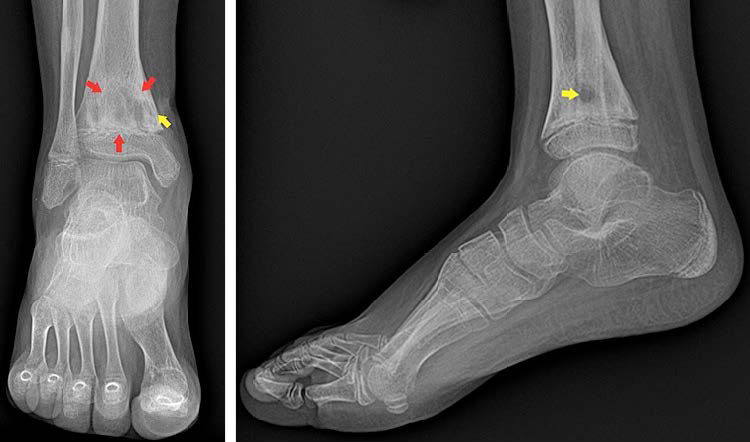
| а | б |
Рис. 1. Рентгенограммы правого голеностопного сустава: а – прямая проекция; б – боковая проекция. В дистальном метафизе правой большеберцовой кости четко определяется очаг деструкции костной ткани (красные стрелки) с формированием свищевого хода (желтые стрелки)
При проведении МРТ в структуре дистального метафиза правой большеберцовой кости был обнаружен участок патологической инфильтрации с нечеткими и неровными контурами, неоднородного гиперинтенсивного сигнала по Т2 и гипоинтенсивного по Т1 (рис. 2). Целостность кортикального слоя была нарушена. На 2–3 часах условного циферблата визуализировался сформированный свищевой ход по латеральной поверхности большеберцовой кости с формированием мягкотканного компонента.
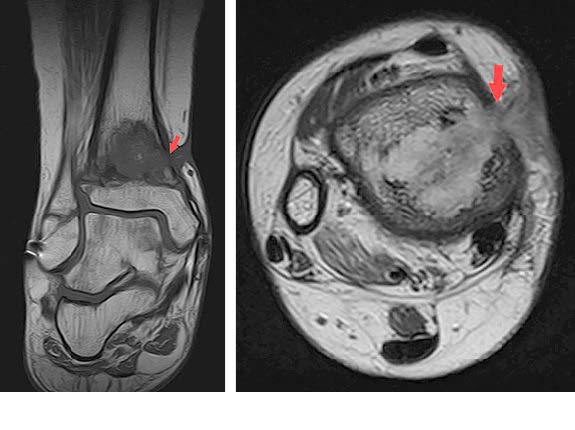
| а | б |
Рис. 2. МР-томограммы правого голеностопного сустава: а – корональная плоскость в режиме T1-ВИ; б – аксиальная плоскость в режиме Т2-ВИ. Стрелками указан свищевой ход с выходом мягкотканного компонента
Пациенту была выполнена КЛКТ, по данным которой четко прослеживался очаг деструкции в метафизе большеберцовой кости, образование большого свищевого хода по медиальной поверхности с выходом мягкотканного компонента и изменением окружающих мягких тканей (рис. 3, а, в). Кроме того, был обнаружен еще один свищевой ход по латеральной поверхности, который достоверно не визуализировался на предыдущих исследованиях (рис. 3, б). Исходя из полученных результатов исследования, детскими хирургами была выполнена реваскуляризирующая остеоперфорация. Доза лучевой нагрузки составила 0,059 мЗв.
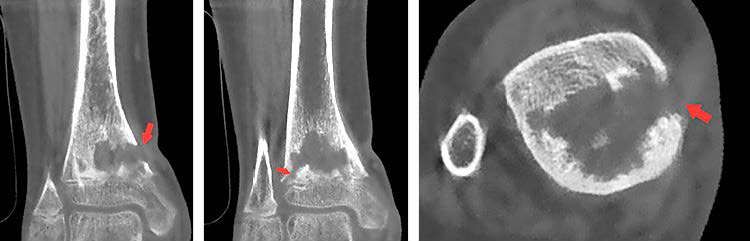
| а | б | в |
Рис. 3. КЛК-томограммы правого голеностопного сустава: а, б – корональные плоскости; в – аксиальная плоскость. Стрелками указаны свищевые ходы
На 14-е сутки после хирургического лечения была выполнена контрольная рентгенография правого голеностопного сустава в 2 проекциях. По данным рентгенологического исследования отмечался деструктивный очаг без признаков увеличения в размерах, по нижней границе определялись признаки репаративного процесса в виде тени уплотнения костной ткани (рис. 4). По результатам физикального осмотра, лабораторных исследований и данных лучевой диагностики было подтверждено купирование активного воспалительного процесса, после чего пациент был выписан с последующим амбулаторным наблюдением.
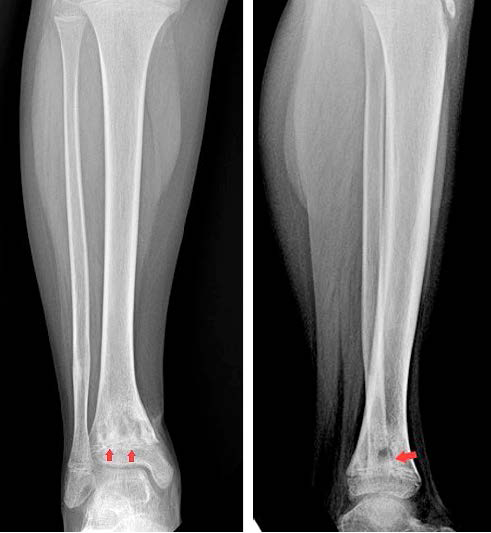
| а | б |
Рис. 4. Рентгенограммы правого голеностопного сустава, выполненные на 14-е сутки после хирургического лечения: а – прямая проекция; б – боковая проекция. Очаг деструкции костной ткани с признаками репаративного процесса (красные стрелки)
Клиническое наблюдение 2
Пациент П., 11 лет, поступил в стационар с жалобами на боль в правой пяточной области, отечность, невозможность полностью наступить на пятку, повышение температуры тела до 37,2 °С. Из анамнеза известно, что около 3 месяцев назад после травмы обращался в лечебно-профилактическое учреждение по месту жительства, где после проведенного обследования был выставлен диагноз «эпифизеолиз пяточной кости».
При поступлении после физикального осмотра была выполнена стандартная рентгенография правой пяточной кости в 2 проекциях, по данным которой очаг деструкции костной ткани не визуализировался (рис. 5).
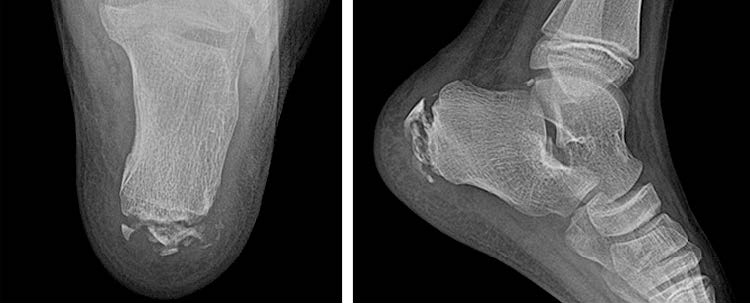
| а | б |
Рис. 5. Рентгенография правой пяточной кости: а – прямая проекция; б – боковая проекция. Костно-деструктивных изменений не обнаружено
Пациенту было назначено проведение КЛКТ, по результатам которой был выявлен очаг деструкции костной ткани в области бугра пяточной кости, нарушение целостности кортикального слоя и мелкие секвестры (рис. 6). Доза лучевой нагрузки составила 0,059 мЗв.
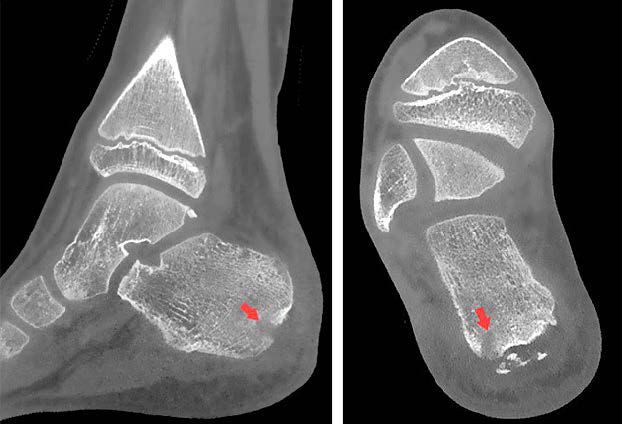
| а | б |
Рис. 6. КЛК-томограммы правой пяточной кости: а – сагиттальная плоскость; б – аксиальная плоскость. Стрелками указан очаг деструкции костной ткани бугра правой пяточной кости
На основании полученной при КЛКТ диагностической информации пациенту было проведано хирургическое лечение со взятием биологического материала для гистологического исследования, в результате которого был подтвержден диагноз «остеомиелит».
На 14-е сутки после операции, с последующей антибактериальной и противовоспалительной терапией, пациенту была выполнена контрольно-динамическая КЛКТ. Деструктивный очаг в размерах не увеличился, признаков активного воспаления в костной ткани и окружающих мягких тканях не было обнаружено (рис. 7). Доза лучевой нагрузки составила 0,071 мЗв.
На основании физикального осмотра и лабораторных исследований в совокупности с данными лучевой диагностики было подтверждено купирование активного воспалительного процесса, и пациент был выписан под амбулаторное наблюдение.
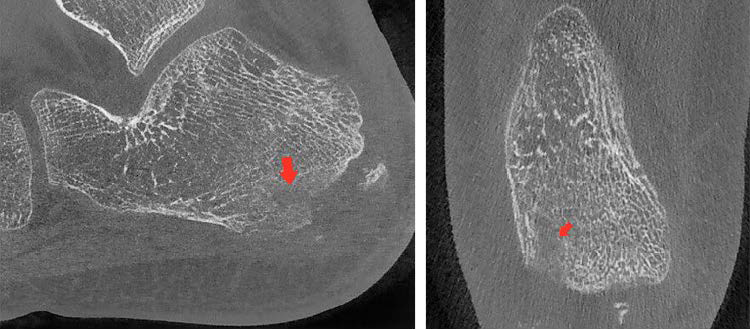
| а | б |
Рис. 7. КЛК-томограммы правой пяточной кости, выполненные на 14-е сутки после хирургического лечения: а – сагиттальная плоскость; б – аксиальная плоскость. Стрелками указан очаг деструкции
Обсуждение
Остеомиелит – опасное, преимущественно инфекционное заболевание, к которому необходим междисциплинарный подход. За счет большого разнообразия этиологических факторов развития заболевания, «стертости» клинической картины может возникнуть затруднение в постановке диагноза.
Лучевая диагностика – «золотой» стандарт в диагностировании и визуализации очага воспалительного процесса в костной ткани. В то же время необходимо учитывать анатомо-физиологические особенности строения скелета у детей в каждой из возрастных групп. Полноценное и своевременное обследование не только дает четкую картину заболевания, но и позволяет избежать возникновения осложнений. Поэтому не стоит полагаться на один метод, а проводить дополнительные исследования из диагностического арсенала лучевой диагностики для скорейшей постановки правильного диагноза и формирования адекватной тактики лечения.
Стандартная рентгенография не всегда дает четкую диагностическую картину, особенно актуально это в сложных анатомических структурах, таких как кисть и стопа, что может затруднить оценку динамики течения заболевания. В таких случаях МСКТ получила неотъемлемую роль в диагностическом процессе как для первичной диагностики, так и во время контрольно-динамических исследований. Однако пациент получает большую дозу лучевой нагрузки, что особенно актуально в педиатрической практике.
КЛКТ, как и МСКТ, позволяет получать 3-мерное изображение, но за счет своих физико-технических особенностей доза лучевой нагрузки, получаемой пациентом, значительно меньше. Съемка осуществляется за счет проецирования «Field of view» (FOV) на интересуемую область, расположенную в гентри. Размеры FOV предварительно установлены в программное обеспечение. У КЛКТ есть режим съемки Hi-Res, который дает возможность максимально детализировать костную ткань, вплоть до диагностики микротрещин.
В ходе КЛКТ-исследования получается полноценное 3D-изображение, на котором можно отчетливо определить очаг деструкции, измерить его размеры и оценить его содержимое, судить о наличии/отсутствии свищевых ходов и секвестров, получить информацию о наличии реакции надкостницы. Все это необходимо врачам хирургам как для постановки правильного диагноза, так и для планирования оперативного вмешательства.
При КЛКТ-исследовании артефакты от металлических объектов не так интенсивны, как при МСКТ. После реконструкции изображения можно использовать протокол подавления артефактов от металлоконструкций, что улучшит качество визуализации интересуемой зоны. Это нашло широкое применение у пациентов после проведенного металлоостеосинтеза.
Представленные клинические наблюдения демонстрируют, с одной стороны, возможности КЛКТ в диагностике остеомиелита у детей, с другой –применение КЛКТ в контрольно-динамическом наблюдении. Благодаря высокой разрешаемой способности врачи-хирурги смогли отчетливо увидеть воспалительный процесс в кости и сформировать адекватную тактику хирургического лечения. Одним из достоинств КЛКТ является низкая лучевая нагрузка, получаемая пациентом. Так, исходя из данных 2-го клинического наблюдения, общая доза облучения на пациента в ходе двух исследований КЛКТ составила 0,13 мЗв, что более чем в 10 раз меньше 1 исследования на МСКТ (средняя доза лучевой нагрузки – 1,65 мЗв). Тем самым мы подтверждаем, что КЛКТ дает адекватное количество диагностической информации, при этом эффективная доза значимо ниже.
Несмотря на все описанные выше достоинства, следует упомянуть и о недостатках КЛКТ. Среди них – ограниченная область сканирования, размеры которой представлены в виде FOV. Помимо этого следует отметить длительность исследования, которое составляет в среднем 5 минут, что намного дольше в сравнении с МСКТ.
Выводы
Список литературы
10. Шамсиев Ж. А., Байжигитов Н. И., Атакулов Д. О., Махмудов З. М. Оптимизация диагностики острого эпифизарного остеомиелита у детей раннего возраста // Academy. 2020. № 3 (54). С. 103–107.
11. Шолохова Н. А., Ганиева А. М., Лежнев Д. А. Современное состояние вопроса комплексной лучевой диагностики остеомиелита у детей и подростков // Вестник СурГу. Медицина. 2019. № 4 (42). С. 8–13.
12. Шолохова Н. А. Визуализация поражений метафизов и эпифизов костей у новорожденных и детей раннего возраста // Радиология – практика. 2021. № 5 (89). С. 82–92.
13. Alvares P. A., Mimica M. J. Osteoarticular infections in pediatrics. J. Pediatr. 2020. No. 1. P. 58–64.
14. Jacques T., Morel V., Dartus J., Badr S., Demondion X., Cotten A. Impact of introducing extremity cone-beam CT in an emergency radiology department: A population-based study. Orthop. Traumatol. Surg. Res. 2021. No. 107 (2).
15. Llewellyn A., Jones-Diette J., Kraft, J., Holton C., Harden M., Simmonds M. Imaging tests for the detection of osteomyelitis: a systematic review. Health technology assessment. 2019. No. 23 (61). P. 1–128.
16. Mys K., Varga P., Stockmans F., Gueorguiev B., Neumann V., Vanovermeire O., Wyers C. E., van den Bergh J., van Lenthe G. High-Resolution Cone-Beam Computed Tomography is a Fast and Promising Technique to Quantify Bone Microstructure and Mechanics of the Distal Radius. Calcified tissue international. 2021. No. 108 (3). Р. 314–323.
17. Peltola H., Pääkkönen M. Acute osteomyelitis in children. N. Engl. J. Med. 2014. No. 370 (4). P. 350–362.
18. Posadzy M., Desimpel J., Vanhoenacker F. Cone beam CT of the musculoskeletal system: clinical applications. Insights Imaging. 2018. No. 9 (1). P. 35–45.
19. Salman R., Mcgraw M., Naffaa L. Chronic osteomyelitis of long bones: imaging pearls and pitfalls in pediatrics. Semin ultrasound CT MR. 2022. No. 43 (1). P. 88–96.
20. Thevenin-Lemoine C., Vial J., Labbe J. L., Lepage B., Ilharreborde B., Accadbled F. MRI of acute osteomyelitis in long bones of children: Pathophysiology study. Orthop. Traumatol. Sur.g Res. 2016. No. 102 (7). P. 831–837.
21. Zhou A. K., Girish M, Thahir A, Lim J. A., Chen X, Krkovic M. Radiological evaluation of postoperative osteomyelitis in long bones: Which is the best tool? J Perioper Pract. 2022. No. 32 (1–2). P 15–21.
References
Сведения об авторах
Шолохова Наталия Александровна, кандидат медицинских наук, доцент кафедры лучевой диагностики ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России, заведующая отделением лучевой диагностики ГБУЗ «Детская городская клиническая больница святого Владимира Департамента здравоохранения города Москвы».
Адрес: 107014, г. Москва, ул. Рубцовско-Дворцовая, д. 1/3.
Тел.: +7 (495) 611-01-77. Электронная почта: sholohova@bk.ru ORCID.org/0000-0002-0412-4938.
Вклад автора: работа с различными изображениями и подрисуночными подписями; существенный вклад в концепцию и дизайн исследования; одобрение окончательной версии статьи перед ее подачей для публикации.
Sholokhova Nataliya Aleksandrovna, Ph. D. Med., Assistant Professor of Department of Radiology, Moscow State University of Medicine and Dentistry named after A. I. Evdokimov, Department of Radiology, Ministry of Healthcare of Russia; the Head of Department of the Radiation Diagnostics Moscow Clinical Municipal Children Hospital St. Vladimir, Moscow Healthcare Department.
Address: 1/3, ul. Rubtsovsko-Dvortsovaya, Moscow, 107014. Russia.
Phone number: +7 (495) 611-01-77. Е-mail: sholohova@bk.ru
ORCID.org/0000-0002-0412-4938.
Author’s contribution: work with various images and captions; significant contribution to the concept and design of the study, data acquisition or analysis and interpretation; approval of the final version of the article before submitting it for publication.
Жарков Даниил Константинович, аспирант кафедры лучевой диагностики ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России; врач отделения лучевой диагностики ГБУЗ «Детская городская клиническая больница святого Владимира Департамента здравоохранения города Москвы».
Адрес: 107014, г. Москва, ул. Рубцовско-Дворцовая, д. 1/3.
Тел.: +7 (909) 952-86-26. Электронная почта: gaspardan@mail.ru
ORCID.org/0000-0001-6675-775X
Вклад автора: создание концепции научного направления; анализ литературы, написание текста; участие в сборе материала; работа с изображениями и подрисуночными подписями; одобрение окончательной версии статьи перед ее подачей для публикации.
Zharkov Daniil Konstantinovich, post-graduate student of Department of Radiology, Moscow State University of Medicine and Dentistry named after A. I. Evdokimov, Department of Radiology, Ministry of Healthcare of Russia; doctor of Department of the Radiation Diagnostics Moscow Clinical Municipal Children Hospital St. Vladimir, Moscow Healthcare Department.
Address: 1/3, ul. Rubtsovsko-Dvortsovaya, Moscow, 107014. Russia.
Phone number: +7 (909) 952-86-26. E-mail: gaspardan@mail.ru
ORCID.org/0000-0001-6675-775X
Author’s contribution: creation of the concept of the scientific direction; literature analysis, text writing; participation in the collection of material; work with images and captions; approval of the final version of the article before submitting it for publication.